診療案内
当院で検査できる症状
|
|

当院で診療できる主な目の病気
まぶたの病気
麦粒腫(ものもらい)
まぶたの中にある脂や汗を分泌する腺に細菌が感染して起こる炎症のことです。
- 原因
- 症状
- 治療
霰粒腫
まぶたの中にある脂を分泌する腺の出口がつまることで慢性的な炎症が起き、肉芽腫というしこりができる病気です。さらに細菌感染を伴う場合は化膿性霰粒腫と呼ばれます。
- 症状
- 治療
- 注意点
眼瞼下垂
上まぶたを挙げようとしても、目が開きにくくなっている状態のことをいいます。多くは加齢により、まぶたを挙げる筋肉の筋力が低下したりまぶたの皮膚がたるんだりすることで起こります。おでこにしわを寄せることで不完全ながらまぶたを開けることはできますが、視野が狭く感じるようになります。また、眼精疲労や頭痛、肩こりの原因になるともいわれています。点眼薬や内服薬で治すことは難しいため、手術を考えることになります。
眼瞼内反症
加齢により、まぶた全体が内側を向いてしまう状態のことをいいます。まぶたの筋肉の萎縮やたるみが原因とされています。まぶたが内側を向いてしまうと、まつげが目に当たって痛みが生じます。点眼薬や内服薬で治すことは難しいため、手術を考えることになります。
睫毛乱生症
逆さまつ毛のことです。まつ毛の生え方がいびつで、目の表面にあたって痛みが生じます。治療はまつげを抜いて、目を傷つけないようにします。
- 注意点
斜視
通常、視線は両目とも同じ目標に向かってそろっています。斜視とは、片方の目がまっすぐ目標を向いているにも関わらず、もう片方の目が違う方向を向いていることをいいます。
・片方の視力が不良
・遠視(お子様の場合)
・加齢
・頭や体の病気
・スマートフォンの長時間使用
特にお子様では、弱視を予防するために早期発見、早期治療が大切です。
- 原因
・片方の視力が不良
・遠視(お子様の場合)
・加齢
・頭や体の病気
・スマートフォンの長時間使用
- 症状
- 治療
特にお子様では、弱視を予防するために早期発見、早期治療が大切です。
白目の病気
結膜炎
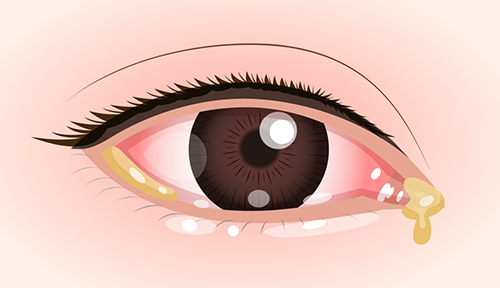
- 症状
・目がゴロゴロする
・目やにが出る
・プール熱の場合:発熱やのどの痛み
- 治療
どのような細菌によるものか調べるために目ヤニを採取したり、ウイルス性結膜炎かどうかを調べるために涙を採取したりすることがあります。
- 注意点
強膜炎
白目は表面から結膜、強膜で構成されています。強膜に炎症が生じている状態を強膜炎とよびます。
- 原因
- 症状
- 治療
- 注意点
黒目の病気
角膜潰瘍
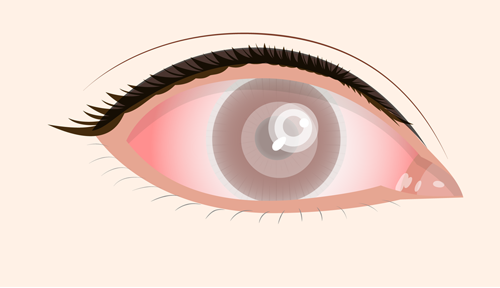
角膜の深い部分にまで傷が生じている状態です。
・自己免疫性疾患(慢性関節リウマチなど)
- 原因
・自己免疫性疾患(慢性関節リウマチなど)
- 症状
・目の充血
・涙が出る
・まぶたが腫れる
・目がかすむ
- 治療
- 注意点
目の奥の病気
飛蚊症
視線を横切って、あたかも蚊が飛んでいるように見えたり、糸くずが舞っているように見えたりする症状のことを言います。
- 原因
- 症状
- 治療
- 注意点
網膜裂孔,裂孔原性網膜剥離
眼球の内側にある網膜という膜に小さな裂け目ができることを網膜裂孔といいます。
網膜裂孔が原因で網膜が眼球からペロリと剥がれてしまった状態を網膜剥離と呼びます。
(正式には裂孔原性網膜剝離)
網膜裂孔が原因で網膜が眼球からペロリと剥がれてしまった状態を網膜剥離と呼びます。
(正式には裂孔原性網膜剝離)
- 原因
- 症状
- 治療
- 注意点
黄斑前膜(黄斑上膜)
黄斑円孔
網膜の中心である黄斑に穴が開いてしまう病気です。黄斑はものを見るうえでもっとも重要な機能を果たしているため、視力にも重大な影響が出てしまいます。
- 原因
- 症状
- 治療
糖尿病網膜症
糖尿病が原因で、網膜に障害が起きる病気です。進⾏すると視⼒低下を引き起こし、時に失明に至る場合もあります。中途失明原因の第3位です。初期の段階では自覚症状がなく、自覚症状が出たときにはかなり重症になっています。糖尿病と診断されたら、必ず眼科を受診してください。
糖尿病網膜症の診療において、眼科と内科の連携が必要不可欠です。目の状態によって内科の治療内容が変わり、血糖値のコントロール状態によって目の治療方針も変わります。
糖尿病網膜症の診療において、眼科と内科の連携が必要不可欠です。目の状態によって内科の治療内容が変わり、血糖値のコントロール状態によって目の治療方針も変わります。
※当院は、糖尿病専門医が院長である「黒田内科クリニック」さんと密に連携をとり、糖尿病網膜症診療にあたっております。
- 症状と治療
- 初期(単純糖尿病網膜症) 多くの場合、まだ⾃覚症状はありません。網膜に⼩さな出⾎や血管瘤(こぶ)があります。
- 中期(増殖前糖尿病網膜症) 網膜の血管が広く障害され、網膜が虚血(網膜に血が通わなくなり、酸素が供給されない状態)します。⾎管の壁から⽔分が染み出して⻩斑部という網膜の中⼼部にむくみ(糖尿病性⻩斑浮腫)が生じて視⼒が低下したり、ものが歪んで⾒えたりします。血糖値のコントロールだけで改善することは難しく、網膜にレーザーを当てたり、抗VEGF薬と呼ばれる薬剤を硝子体内に注射したりする必要があります。
- 末期(増殖糖尿病網膜症)
⾎糖値のコントロールで改善が期待できる状態です。血糖値のコントロールが悪いと中期へ進行してしまいます。
網膜静脈閉塞症
網膜の血管(静脈)が詰まって閉塞し、網膜に出血を起こしたり、網膜がむくんだりする病気です。閉塞した静脈の部位に応じて、「網膜中心静脈閉塞症」と「網膜静脈分枝閉塞症」とに分類されます。
- 原因
- 症状
- 治療
加齢黄斑変性症
加齢とともに網膜の中心である黄斑に障害があらわれる病気です。大きく次の2つに分類されます。
「萎縮型」には残念ながら治療法がありません。「滲出型」では、VEGF薬と呼ばれる薬剤を硝子体内に注射したり、光線力学的療法という特殊なレーザーを照射したりする方法があります。また予防法として、禁煙・サプリメント(ビタミンやルテイン)・緑黄色野菜・紫外線予防があります。
サプリメントは門前の薬局で販売しております。お気軽にお問い合わせください。
- 「萎縮型」 加齢に伴い黄斑の細胞の働きが低下して黄斑が萎縮します。
- 「滲出型」 黄斑のすぐ下に異常な血管(脈絡膜新生血管)ができて、出血したり黄斑がむくんだりします。
- 原因
- 症状
- 治療
「萎縮型」には残念ながら治療法がありません。「滲出型」では、VEGF薬と呼ばれる薬剤を硝子体内に注射したり、光線力学的療法という特殊なレーザーを照射したりする方法があります。また予防法として、禁煙・サプリメント(ビタミンやルテイン)・緑黄色野菜・紫外線予防があります。
サプリメントは門前の薬局で販売しております。お気軽にお問い合わせください。
網膜色素変性症
光を感じる網膜にある細胞(視細胞や網膜色素上皮細胞)に異常が生じる病気です。発症頻度は4,000〜8,000人に1人程度とされ、厚生労働省の難病指定を受けている病気のひとつです。
- 原因
- 症状
- 治療
院長コメント
- 症状の進行、遺伝の仕方は患者さんごとに異なります。進行度を判定するため、また、白内障や黄斑浮腫などの治療ができる合併症を逃さないために定期的な通院が必要です。
- 治療法として、遺伝子治療や人工網膜、iPS細胞などの研究が確実に進んでいます。
- 院長は浜松医科大学で網膜色素変性症の研究に取り組んできました。最新情報をお伝えできればと思いますので、お気軽にお問い合わせください。
こどもの病気
弱視
視力は、言語発達や運動発達などと同じく、成長に伴ってだんだん発達する能力です。0歳では0.1ぐらいの視力しかなく、3~5歳で1.0の視力に到達するとされます。この視力の成長段階に、何らかの原因によってうまく視力が成長しなかった状態を弱視と呼びます。
遠視によるものが多いですが、程度が強ければ近視や乱視でも弱視の原因になります。治療としては適切な度数の眼鏡を装用することが大切です。
左右の屈折異常(近視・遠視・乱視)の度数の差が大きい「不同視」
屈折異常の程度の強い目が弱視になります(屈折異常の程度が軽い目の視力は良好です)。遠視によるものが多いですが、程度が強ければ近視や乱視でも弱視の原因になります。治療としては適切な度数の眼鏡を装用することが大切です。その後の状態によっては、視力の良い目を遮蔽することで弱視の目の成長を促す「健眼遮蔽(アイパッチ)」が必要になるケースがあります。
斜視
斜視になっている目では網膜の中心でものを見ていないため弱視の原因になります。斜視の原因に対する治療を行います。基本的には斜視になっていない目を遮蔽することで斜視になっている目の視力成長を促す「健眼遮蔽(アイパッチ)」を行います。斜視の手術が必要になるケースもあります。
白内障や眼帯など
先天性の白内障などの眼疾患、眼帯装用によって「ものを見る」行為自体が妨げられると弱視の原因になります。妨げとなっているものを除去すべく治療が行われます。
- 原因と治療
遠視によるものが多いですが、程度が強ければ近視や乱視でも弱視の原因になります。治療としては適切な度数の眼鏡を装用することが大切です。
左右の屈折異常(近視・遠視・乱視)の度数の差が大きい「不同視」
屈折異常の程度の強い目が弱視になります(屈折異常の程度が軽い目の視力は良好です)。遠視によるものが多いですが、程度が強ければ近視や乱視でも弱視の原因になります。治療としては適切な度数の眼鏡を装用することが大切です。その後の状態によっては、視力の良い目を遮蔽することで弱視の目の成長を促す「健眼遮蔽(アイパッチ)」が必要になるケースがあります。
斜視
斜視になっている目では網膜の中心でものを見ていないため弱視の原因になります。斜視の原因に対する治療を行います。基本的には斜視になっていない目を遮蔽することで斜視になっている目の視力成長を促す「健眼遮蔽(アイパッチ)」を行います。斜視の手術が必要になるケースもあります。
白内障や眼帯など
先天性の白内障などの眼疾患、眼帯装用によって「ものを見る」行為自体が妨げられると弱視の原因になります。妨げとなっているものを除去すべく治療が行われます。
院長コメント
弱視は「普通学級で授業を受けられないほどの高度な低視力」と心配されるかもしれませんが、早期発見と早期治療によって、ほとんどの場合で日常生活を送るうえで問題はありません。3歳児検診や就学時検診で異常を指摘された場合や、他に気になることがございましたら早めにご相談ください。
早期発見、早期治療で治療可能なことがほとんどです。
早期発見、早期治療で治療可能なことがほとんどです。
斜視
通常、視線は両目とも同じ目標に向かってそろっています。斜視とは、片方の目がまっすぐ目標を向いているにも関わらず、もう片方の目が違う方向を向いていることをいいます。
- 原因 ・目を動かす筋肉や神経の異常
- 症状 立体感が低下します。大人の斜視では目の疲れやものが二重に見える症状がみられますことがあります。お子様の斜視では屋外でまぶしがったり、片目つむりが見られたりすることがあります。また、弱視の原因となることがあります。
- 症状 斜視となっている原因によって異なります。例えば片方の視力が不良である場合には原因に対する治療が必要です。遠視があるお子様では眼鏡装用が必要です。
・片方の視力が不良
・遠視(お子様の場合)
・加齢
・頭や体の病気
・スマートフォンの長時間使用
特にお子様では、弱視を予防するために早期発見、早期治療が大切です。
色覚異常
他の人と色が異なって見えてしまう状態のことをいいます。色の区別がつきにくい場合があり、日常生活に支障をきたしてしまうことがあります。先天色覚異常は男性では20人に1人、女性では500人に1人といわれており、決してまれではありません。
≪例≫
・紅葉がわかりにくい
・生焼けの肉がわかりにくい
・充電機のランプの色の変化がわかりにくい
・カレンダーの祝日が見分けにくい
・色で区別された路線図がわかりにくい
・黒板に赤いチョークで書かれるとわかりにくい
・描いた絵の色使いがおかしいと言われた
- 原因
- 症状
≪例≫
・紅葉がわかりにくい
・生焼けの肉がわかりにくい
・充電機のランプの色の変化がわかりにくい
・カレンダーの祝日が見分けにくい
・色で区別された路線図がわかりにくい
・黒板に赤いチョークで書かれるとわかりにくい
・描いた絵の色使いがおかしいと言われた
- 注意点
- 治療
| 航空機乗務員 | 航空管制官 | 海技士 | 船舶操縦士 | 機関部船員 |
| 海上保安官 | 動力車操縦者 | 警察官 | 皇宮護衛官 | 入国警備官 |
| 自衛官 | 消防官 | 騎手 | 競艇選手 | オートレース選手 |
鼻涙管閉塞症
涙は目の表面を潤したのち、上下のまぶたの目頭にある涙点に吸収されます。そののち、涙小管を経て涙嚢とよばれる涙袋にたまり、鼻涙管を通って鼻の奥へ排出されます。生後間もない赤ちゃんでは、鼻涙管が未発達なために開通していない場合があります。これを先天性鼻涙管閉塞と呼びます。
- 症状
- 治療
睫毛内反症
乳幼児では、下まぶたの皮膚や皮下脂肪が過剰なことが多いため、まつ毛が内側に押されて角膜と結膜に接触します。この状態を睫毛内反症と呼びます。角膜の傷や乱視の原因になります。
・充血しやすい
・目やにが出る
・目のまわりをよく擦る
- 症状
・充血しやすい
・目やにが出る
・目のまわりをよく擦る
- 治療
学童における近視進行抑制
近年、世界的な近視人口は増加傾向にあり、日本においても例外ではありません。近視が進むことで、将来に緑内障や網膜剥離、黄斑変性などの病気が生じやすくなることが知られています。現在、近視の進行を抑える様々な方法が検討されています。
生活環境の改善
最も手っ取り早く実行できるものです。屋外活動や近業の習慣、テレビやゲーム関連など、当クリニックでは、近視進行抑制に意味のあるものとないものをわかりやすく指導しています。
オルソケラトロジー
オルソケラトロジーとは、就寝中に特殊なコンタクトレンズを装用することで近視の進行を抑制するものです。近視抑制効果は高く、日本人で行われた研究では近視進行抑制率が約30%だったという良好な結果が出ました1)。
低濃度アトロピン点眼
マイオピン点眼という商品名です。シンガポール人や中国人では近視進行抑制率がそれぞれ約60%、約27%と良好な結果が出たため2,3)、一躍注目を集めましたが、その後に行われた日本人を対象とした研究では、抑制効果が約15%とかなり制限された残念な結果でした4)。
サプリメント
クロセチンと呼ばれる天然色素が近視進行抑制に有効といわれています。日本人を対象とした研究では、抑制効果が約20%という結果でした5)。クロセチンはクチナシの果実やサフランに含まれるもので、日常の食事からの十分量の摂取は難しいです。
当院では生活環境の改善指導とサプリメントによる治療を行っています(オルソケラトロジーや低濃度アトロピン点眼の取り扱いはございません)。
テレビやゲームって目が悪くなるのでしょうか?外で遊ぶことって大事?わかりやすく指導しています。
オルソケラトロジーは効果が強い反面、コンタクトレンズをしながら就寝するという管理上の難しさがあります。サプリメント(クロセチン)の近視抑制効果は低濃度アトロピンに勝っており、1日1回の摂取で良いこと、有害事象の少なさから管理がしやすい利点があります。
お子様の近視進行抑制にご興味がございましたら、いつでもご相談ください。
テレビやゲームって目が悪くなるのでしょうか?外で遊ぶことって大事?わかりやすく指導しています。
オルソケラトロジーは効果が強い反面、コンタクトレンズをしながら就寝するという管理上の難しさがあります。サプリメント(クロセチン)の近視抑制効果は低濃度アトロピンに勝っており、1日1回の摂取で良いこと、有害事象の少なさから管理がしやすい利点があります。
お子様の近視進行抑制にご興味がございましたら、いつでもご相談ください。
参考文献
1) Hiraoka T, et al. Long-term effect of overnight orthokeratology on axial length elongation in childhood myopia: a 5-year follow-up study. Invest Ophthalmol Vis Sci. 2012 Jun 22;53(7):3913-9. doi: 10.1167/iovs.11-8453. PMID: 22577080.
2) Chua WH, et al. Atropine for the treatment of childhood myopia. Ophthalmology. 2006 Dec;113(12):2285-91. doi: 10.1016/j.ophtha.2006.05.062. Epub 2006 Sep 25. PMID: 16996612.
3) Yam JC, et al. Low-Concentration Atropine for Myopia Progression (LAMP) Study: A Randomized, Double-Blinded, Placebo-Controlled Trial of 0.05%, 0.025%, and 0.01% Atropine Eye Drops in Myopia Control. Ophthalmology. 2019 Jan;126(1):113-124. doi: 10.1016/j.ophtha.2018.05.029. Epub 2018 Jul 6. PMID: 30514630.
4) Hieda O, et al. Efficacy and safety of 0.01% atropine for prevention of childhood myopia in a 2-year randomized placebo-controlled study. Jpn J Ophthalmol. 2021 May;65(3):315-325. doi: 10.1007/s10384-021-00822-y. Epub 2021 Feb 14. PMID: 33586090.
5) Mori K, et al. The Effect of Dietary Supplementation of Crocetin for Myopia Control in Children: A Randomized Clinical Trial. J Clin Med. 2019 Aug 7;8(8):1179. doi: 10.3390/jcm8081179. PMID: 31394821; PMCID: PMC6724222.
1) Hiraoka T, et al. Long-term effect of overnight orthokeratology on axial length elongation in childhood myopia: a 5-year follow-up study. Invest Ophthalmol Vis Sci. 2012 Jun 22;53(7):3913-9. doi: 10.1167/iovs.11-8453. PMID: 22577080.
2) Chua WH, et al. Atropine for the treatment of childhood myopia. Ophthalmology. 2006 Dec;113(12):2285-91. doi: 10.1016/j.ophtha.2006.05.062. Epub 2006 Sep 25. PMID: 16996612.
3) Yam JC, et al. Low-Concentration Atropine for Myopia Progression (LAMP) Study: A Randomized, Double-Blinded, Placebo-Controlled Trial of 0.05%, 0.025%, and 0.01% Atropine Eye Drops in Myopia Control. Ophthalmology. 2019 Jan;126(1):113-124. doi: 10.1016/j.ophtha.2018.05.029. Epub 2018 Jul 6. PMID: 30514630.
4) Hieda O, et al. Efficacy and safety of 0.01% atropine for prevention of childhood myopia in a 2-year randomized placebo-controlled study. Jpn J Ophthalmol. 2021 May;65(3):315-325. doi: 10.1007/s10384-021-00822-y. Epub 2021 Feb 14. PMID: 33586090.
5) Mori K, et al. The Effect of Dietary Supplementation of Crocetin for Myopia Control in Children: A Randomized Clinical Trial. J Clin Med. 2019 Aug 7;8(8):1179. doi: 10.3390/jcm8081179. PMID: 31394821; PMCID: PMC6724222.
眼鏡

目が見えにくくなった時に、「眼鏡でなんとかならないかな」と思われるかもしれません。しかし、もしかしたら近視や乱視、老眼などではなく、何かの目の病気ではなかろうかと眼科を受診することが大切です。
日本眼科学会によると、医師の処方なしで作製された眼鏡の問題点で最も多いものが「眼に病気があるにもかかわらず、メガネを作ってしまったケース」です。治療が遅れて取り返しのつかない視力の低下を回避するためにも、眼鏡を作る際にはご面倒でもまず眼科への受診をお願いします。
日本眼科学会によると、医師の処方なしで作製された眼鏡の問題点で最も多いものが「眼に病気があるにもかかわらず、メガネを作ってしまったケース」です。治療が遅れて取り返しのつかない視力の低下を回避するためにも、眼鏡を作る際にはご面倒でもまず眼科への受診をお願いします。
コンタクトレンズ

コンタクトレンズは高度管理医療機器になりますので、コンタクトレンズを購入する際は、眼科を受診し検査及び診察を受けることが大切です。不適切な購入経路や誤った使用方法のために角膜潰瘍などの病気を生じて、永久的な視力障害を残すこともあります。
診察では目の状態を確認して、コンタクトレンズの装用が可能かどうかを判断し、その後レンズのタイプを相談しながら決めていきます。初めてコンタクトレンズを使用する方の場合にはつけ外しの練習や指導を行わせていただきます。
診察では目の状態を確認して、コンタクトレンズの装用が可能かどうかを判断し、その後レンズのタイプを相談しながら決めていきます。初めてコンタクトレンズを使用する方の場合にはつけ外しの練習や指導を行わせていただきます。
眼鏡を持ってなく、コンタクトレンズしかない方へ
コンタクトレンズ使用中に何か異常を感じた場合は、まずコンタクトレンズの使用を中止する必要があります。その際にメガネがないと、見え方に困るためにコンタクトレンズを外すことができません。しかし、それは決して眼にとって良いことではありません。
当院ではコンタクトレンズを希望する方に対し、必要に応じて眼鏡の有無の確認を行います(ただし、メガネの販売はいたしておりません)。
ご理解とご協力をお願いいたします。
当院ではコンタクトレンズを希望する方に対し、必要に応じて眼鏡の有無の確認を行います(ただし、メガネの販売はいたしておりません)。
ご理解とご協力をお願いいたします。
硝子体注射
「硝子体注射」は、点眼薬や内服薬では効果が不十分な下記の疾患で用いられる治療法で、眼内(硝子体中)へ直接的に薬剤を投与することで全身的な副作用の発生リスクを軽減しつつ、眼内の病変に対してより強い治療効果を引き出します。
当院での日帰りによる処置が可能です。
≪適応疾患≫
硝子体注射は非常に有効な治療法ですが、数か月すると病状が再発して複数回の注射が必要になるケースが多くみられます。
≪注射前後の流れ≫
①注射前説明
診察と精密検査で硝子体注射が必要だと判断された場合、現在の病状や治療内容について詳しく説明いたします。
感染予防のために注射3日前から抗菌薬の点眼をしていただきます。
②注射日
注射を受けた翌日は必ずご来院いただき、状態を観察します。感染を防ぐため、注射後は抗菌薬の点眼をしていただきます。
当院での日帰りによる処置が可能です。
≪適応疾患≫
- 加齢黄斑変性症
- 網膜静脈閉塞症に伴う黄斑浮腫
- 糖尿病網膜症に伴う黄斑浮腫
- 強度近視による脈絡膜新生血管
- 血管新生緑内障
硝子体注射は非常に有効な治療法ですが、数か月すると病状が再発して複数回の注射が必要になるケースが多くみられます。
≪注射前後の流れ≫
①注射前説明
診察と精密検査で硝子体注射が必要だと判断された場合、現在の病状や治療内容について詳しく説明いたします。
感染予防のために注射3日前から抗菌薬の点眼をしていただきます。
②注射日
- 指定の時間にご来院ください。注射後はモヤがかかったようにかすむことがありますので、車の運転は避けていただき、付き添いの方に車を 運転していただくか、タクシーをご利用ください。
- 感染のリスクを抑えるために手術室で行います。点眼の麻酔をした後に、目の周りの皮膚と目の表面を消毒します。その後、顔全体に清潔なシーツをかけ、目の周りにバイ菌除けのシールを付けた後に、目を開けるための器具をつけます。
- 注射は1分程度で終わります。帰宅前にスタッフから手術後の注意事項などの説明を受けていただきます。
- 注射当日は洗顔・洗髪は控えてください。
注射を受けた翌日は必ずご来院いただき、状態を観察します。感染を防ぐため、注射後は抗菌薬の点眼をしていただきます。



